Ästhetische Endokrinologie
Hau(p)tsache schön: Neue Subdisziplin auf dem Vormarsch
von Prof. Dr. med. Bernd Kleine-Gunk und Univ.-Prof. Dr. Dr. med. Johannes Huber
Artikel als PDF Datei lesen
Schönheit als Behandlungsziel trifft zweifelsohne nicht überall auf uneingeschränkte Begeisterung. Kritiker sehen in der allgegenwärtigen Propagierung kaum erreichbarer Schönheitsideale eine bedenkliche Entwicklung des Zeitgeistes. Vom „Beauty-Terrorismus“ ist gar die Rede. Der Trend allgemeiner Ästhetisierung des Lebens findet in den letzten Jahren jedoch auch in der Medizin eine sich immer deutlicher abzeichnende Entwicklung. Und spätestens, wenn uns unsere Patientinnen mit Fragen zu massiver Cellulite samt dem dazugehörigen Leidensdruck oder postmenopausal zur anscheinend „plötzlich“ rapide vollzogenen Hautalterung konfrontieren, können auch wir uns diesem Trend nicht mehr verschließen.
Begonnen mit einem Siegeszug in der ästhetisch-plastischen Chirurgie, die sich bereits vor Jahrzehnten von der klassischen Chirurgie abgekoppelt hat, setzt sich die Tendenz, nicht nur Beschwerden zu behandeln, sondern darüber hinaus das persönliche Aussehen zu verschönern, mittlerweile in anderen medizinischen Fächern fort. Im Dentalbereich beispielsweise ist die „ästhetische Zahnheilkunde“ bereits ein großer Wachstumsmarkt. Viele Dermatologen begnügen sich ebenfalls nicht mehr mit der Behandlung klassischer Hauterkrankungen, sondern widmen sich vor allem den ästhetischen Zielen ihres Klientels.
Sei es mittels Botulinumtoxin, Wrinklefillern oder anderen Hilfsmitteln. Angesichts der vielfältigen und überwiegend positiven Wirkungen, die Geschlechtshormone auf die Haut, Schleimhäute und Haare haben, erleben nicht zuletzt auch wir Gynäkologen innerhalb der Endokrinologie die Entstehung einer neuen Subdisziplin – der „ästhetischen Endokrinologie“. Bei allen sicherlich zu Recht angeprangerten Auswüchsen gegenwärtigen Schönheitswahns bleibt vorab festzuhalten: Das Verlangen, sich mithilfe externer Wirkstoffe zu verschönern, ist wahrscheinlich so alt wie die zivilisierte Menschheit selbst und keineswegs eine Erfindung des ausgehenden 20. Jahrhunderts.
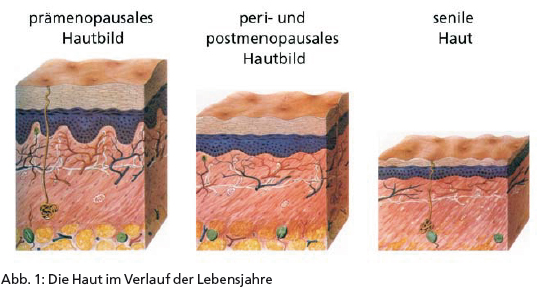
Bereits im alten Ägypten findet sich ein geradezu exzessiver Gebrauch von Kosmetika. Cleopatra, Ägyptens letzte Pharaonin, hat hierzu ein ganzes Handbuch verfasst. Letztlich ist der Kampf gegen Fältchen und Falten ein Kampf gegen natürliche Alterungsprozesse, die an unserem größten Organ – der Haut – in besonderer Weise sichtbar werden (Abb. 1). Für wirksame Therapieansätze in heutiger Zeit sind deswegen fundierte Kenntnisse über den allgemeinen Alterungsprozess einerseits und der Haut im Besonderen wichtige Voraussetzung.
Ärztliche Motivation in der Geschichte
Viele Ärzte haben sich zu einem sehr frühen Zeitpunkt auf ästhetischem Gebiet engagiert: Die im vierten Jahrhundert v. Chr. erschienene Abhandlung des Hippokrates über Frauenkrankheiten enthält z. B. ein umfangreiches Kapitel mit kosmetischen Rezepturen. Darunter jene zur Glättung von Runzeln oder auch, um dem Gesicht ein schöneres Aussehen zu verleihen. Im alten Rom, zu Zeiten des Gelehrten Plinius der Ältere (23/24-79 n. Chr.), war Kosmetik weiterhin fester Bestandteil der Medizin. Auch der zweite Stammvater der antiken Medizin, Galenus von Pergamon (129-199 n. Chr.), der die Gebiete Anatomie, Hygiene, Pathologie und Pharmazie gründlich erforschte, beschäftigte sich intensiv mit kosmetischen Zubereitungen. Die berühmte Kaltcreme (Unguentum refrigerans) des Begründers der Galenik war wohl der erste kosmetische Verkaufserfolg der Antike (Busch 1995, Umbach 2004). Bei den römischen Frauen soll die Mischung aus 12,5 % Bienenwachs, 50 % Olivenöl und 37,5 % Rosenwasser außerordentlich beliebt gewesen sein. Dies nicht nur zur Pflege der trockenen Haut, sondern auch, um ungeliebte Alterserscheinungen zu mindern. Mit diesem kurzen historischen Streifzug wird klar: Lifestyle-Medizin und ästhetisches Anti-Aging haben durchaus Geschichte.
Hautalterung: extrinsisch & intrinsisch
Zunächst soll zwischen extrinsischer und intrinsischer Hautalterung unterschieden werden. Unsere Haut altert doppelt: Zu den äußeren Faktoren, die für die extrinsischen Veränderungen im Verlauf der Lebensjahre verantwortlich sind, gehören allen voran die UV-Strahlung, Rauchen, Umweltnoxen sowie Ernährungs- und Lebensstilfaktoren. Der bei weitem bedeutsamste Faktor ist die UV-Strahlung, die für nahezu 80 % der extrinsischen Hautalterungsprozesse verantwortlich gemacht wird (Uitto 1997). Aus diesem Grund hat sich für die extrinsische Hautalterung synonym der Begriff „Photo-Aging“ etabliert.
Pathomechanismus
Als wichtigster Pathomechanismus des Photo-Agings gelten die Bildung von freien Radikalen in der Haut mit nachfolgender oxidativer Schädigung diverser Zellstrukturen sowie die Induktion eines niederschwellig inflammatorischen Milieus (Wlaschek et al. 2001). Beide Prozesse wirken sich vorrangig im Bereich der Dermis aus und führen zu einer Degeneration und Desintegration von dermalen, extrazellulären Fasern. Über die Induktion von Matrix-Metalloproteinasen (MMPs) kommt es zu einem übermäßigen Abbau hauptsächlich von Typ 1-Kollagen, aber auch zu einer Akkumulation und Ablagerung von pathologisch-elastotischem Material (Lavker 1995). Das typische klinische Bild einer extrinsischen Hautalterung ist die lederartig gegerbte Haut mit tiefen Falten und Furchen. Das histologische Korrelat ist das einer Elastose.
Wechseljahre & Hautalterung
Völlig anders verläuft der Mechanismus intrinsischer Hautalterung. Diese wird bestimmt durch die genetische Veranlagung sowie diverse innere Einflüsse, wobei Veränderungen des Hormonhaushaltes eine entscheidende Rolle spielen. Charakteristisch für die intrinsische Hautalterung ist eine Atrophisierung der Haut in allen drei Schichten (Epidermis, Dermis, Subkutis) einschließlich ihrer Hautanhangs-Gebilde (Haarfollikel, Talgdrüsen, etc.) (Uitto 1998). Sowohl die Anzahl der Keratozyten der Epidermis, als auch der Fibroblasten in der Dermis nehmen mit dem Alter ab. Die Lebensspanne von Epidermiszellen, die in jüngeren Jahren etwa 100 Tage beträgt, geht im Alter von 50 Jahren auf etwa 46 Tage zurück (Huber u. Kleine-Gunk 2012).
Mehr noch als die Abnahme der zellulären Bestandteile sind Veränderungen der extrazellulären Matrix für das Erscheinungsbild intrinsischer Hautalterung verantwortlich. Bereits in den ersten fünf Jahren nach der Menopause kommt es zu einer Abnahme der dermalen Kollagenfasern um etwa 30 %. Auch andere Bestandteile der dermalen Grundsubstanz, wie die für die Wasserbindung entscheidende Hyaluronsäure, finden sich in einer Hormonmangel-Situation deutlich vermindert. Die Folge ist das klinische Bild einer dünnen, trockenen Haut mit Ausbildung sehr viel feinerer Fältchen, als sie bei der extrinsischen Hautalterung zu beobachten sind (Philips et al. 2001). Die intrinsische Hautalterung hat übrigens nicht nur ästhetische Folgen. Die Beeinträchtigung der Hautfunktion kann durchaus auch gesundheitliche Konsequenzen nach sich ziehen (Rabe et al. 2013). Zu den beeinträchtigten Hautfunktionengehören:
• epidermale Zellerneuerung
• Hautbarriere-Funktion
• Talgsynthese
• Schweißsynthese
• Vitamin D-Synthese
• dermo-epidermale Adhäsion
• Immunfunktion
• Elastizität
• Wundheilung
• vaskuläre Reaktion
• Thermoregulation
• Sensorik
• Eliminationsgeschwindigkeit chemischer Stoffe
Schönheit vom Gynäkologen?
Die kosmetische Industrie hat in den letzten Jahren hohe Summen in die Erforschung der Hautalterung sowie Entwicklung neuer Hautpflege-Produkte und Anti-Aging-Substanzen investiert. Das gilt für den Bereich der Feuchthaltesubstanzen (Moisturizer) ebenso, wie für verbesserte topische Lichtschutzfaktoren sowie Antioxidantien. Für all diese Produkte gilt: Sie beeinflussen ausschließlich die extrinsische Hautalterung, also das Photo-Aging. Die Tatsache, dass es so gut wie keine Präparate zur Behandlung der intrinsischen Hautalterung gibt, hat einen naheliegenden Grund: Die intrinsische Hautalterung ist im Wesentlichen hormonmangelbedingt und lässt sich effektiv auch nur durch die Zufuhr fehlender Hormone behandeln. Hormone sind wiederum als medizinische Inhaltsstoffe klassifiziert und daher für die kosmetische Industrie nicht zugänglich. Ihre Verschreibung (auch in topischer Form) bleibt in der Hand des Arztes, ihre individuelle Zubereitung in der Hand des Apothekers.
Estrogene für die Haut
Die Wirkeffekte von Estrogenen auf die Haut und ihre Anhangsgebilde sind vielfältig. So wirken Estrogene auf die Epidermis anabol, d.h. sie stimulieren die epidermale Zelldifferenzierung und erhöhen die mitotische Aktivität im Stratum basale und spinosum. Die Estrogenwirkung auf die Keratinozyten vollzieht sich über zwischengeschaltete Wachstumfaktoren, von denen der insulin-like growth factor (IGF-I) eine offensichtlich herausragende Bedeutung hat: Durch den Estrogenrezeptor-Komplex werden die in der Epidermis vorliegenden Fibroblasten angeregt, den IGF-I freizusetzen, der dann in einem zweiten Schritt das Wachstum des Epithels – nämlich der Epidermis – stimuliert (Sator et al. 2004). Über die Stimulierung der epidermalen Zelldifferenzierung hinaus zeigt sich eine vermehrte Wassereinlagerung in der Haut, bedingt durch eine Stimulation der endogenen Hyaluronsäure. Schließlich findet sich außerdem eine signifikante Zunahme des Kollagensowie Elastingehalts der Haut (Brincat 2000). Veränderungen der Haut durch Estrogengabe lassen sich nicht nur histologisch nachweisen, sondern haben einen sicht- und messbaren Effekt auf die Häufigkeit und Tiefe von Falten (Henry et al. 1997). Auch großangelegte Studien, wie das National Health And Nutrition Examination Survey (NHANES), konnten anhand von 3.875 postmenopausalen Frauen mit einem Durchschnittsalter von 61 Jahren zeigen, dass eine Estrogensubstitution zu einer signifikanten Abnahme von Hautfalten führte (Dunn et al. 1997). Ähnliche Effekte lassen sich an der Haut auch durch eine topische Behandlung mit den entsprechenden Hormonen erzielen. Hier konnte in mehreren Studien ein positiver Effekt auf die entscheidenden Faktoren der Hautalterung – wie Kollagengehalt, Hyaluronsäure-Konzentration, Hautdicke und Hornschicht-Feuchtigkeit – belegt werden (Creidi et al 1994, Schmidt JB et al. 1996).
Estriol in der lokalen Applikation
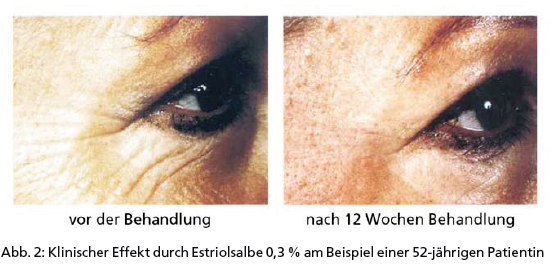
Wenn es um den Einsatz von Hormonen geht, ist aber nicht nur der Nachweis einer entsprechenden Wirkung von Bedeutung, sondern ebenso der Ausschluss unerwünschter Nebenwirkungen. Wir wissen aus der systemischen Hormontherapie (HRT) seit Langem, dass die Haut nicht nur Zielorgan von Estrogenen ist, sondern auch ein geeignetes Medium, diese zu inkorporieren. Eine Tatsache, die man sich längst hinsichtlich der transdermalen Hormonsubstitution zunutze macht. Bei hormonkosmetischen Rezepturen ist von außerordentlicher Wichtigkeit, die zum Einsatz kommenden Estrogene richtig auszuwählen. Die Verwendung von 17 β-Estradiol etwa, wie sie nach wie vor in älteren Rezepturen für Hormonkosmetika empfohlen wird, muss heute als obsolet betrachtet werden. 17 β-Estradiol wird nach topischer Applikation in hohem Maße resorbiert. Im Weiteren entfaltet es vor allem auf das Endometrium systemische Wirkungen. Die Auslösung dysfunktioneller uteriner Blutungen kann natürlich nicht das Ziel einer hormonkosmetischen Behandlung sein. Die Substanz der Wahl in der ästhetischen Endokrinologie ist demzufolge Estriol, das insgesamt gegenüber dem 17 β-Estradiol zwar eine deutlich geringere Wirkung aufweist, im Effekt ausschließlich auf die Haut betrachtet jedoch nahezu gleichwertig ist (Abb. 2). Wir alle wissen zudem, dass Estriol in der Behandlung der trockenen Scheide eine bewährte und sichere Substanz ist. Bei der Behandlung eines Effluviums zeigt sich Estriol demgegenüber als weniger wirksam. Hier bietet sich als Alternative 17 β-Estradiol an, das ebenfalls keine proliferierende Wirkung auf das Endometrium ausübt.
Wirkung der Gestagene
Während Estradiol und Androgene einen anabolen Effekt auf die Haut haben, ist die wohl interessanteste Wirkung der Gestagene ihre Beeinflussung der internen Regulation der Kollagenasen, die vor allem für das körpereigene Progesteron nachgewiesen werden konnte. Kollagenasen gehören zur Gruppe der Matrix-Metalloproteinasen, der bereits erwähnten Gruppe proteolytischer Enzyme, die Kollagen, Elastin und weitere Bindegewebsproteine abbauen können und somit essenziell für das Remodelling des dermalen Bindegewebes sind (Huber u. Gruber 2001). Das Remodelling ist ein physiologischer und notwendiger Prozess. Eine vermehrte Aktivität der MMPs, wie sie im Alter, aber auch induziert durch exogene Faktoren, wie UV-Bestrahlung oder Nikotinabusus, gesehen wird, führt jedoch zu einem unphysiologischen Kollagen- und Bindegewebsabbau, was sich klinisch als zunehmendes Wrinkeling manifestiert (Lahmann et al. 2001). Die Inhibitoren der MMPs werden als tissue inhibitors (TIMP) bezeichnet. Progesteron gehört zur Gruppe dieser Inhibitoren. Sein antikollagenolytischer Effekt verleiht Progesteron einen hohen Stellenwert und macht es zu einem wichtigen Bestandteil hormonkosmetischer Rezepturen. Unter den synthetischen Gestagenen sind vor allem jene mit antiandrogener Wirkung von Interesse. Der Einsatz
in antiandrogenen Ovulationshemmern stellt einen überaus wirksamen Behandlungsansatz der Akne vulgaris dar. Dieser verbietet sich allerdings bei Frauen mit Kinderwunsch und natürlich bei Männern, die in ihrer Jugend besonders intensiv von Akne betroffen sind. Antiandrogene Gestagene ( Cyproteronazetat), sind jedoch auch topisch wirksam, so dass ihre Anwendung in Gelform in den genannten Fällen durchaus möglich ist (Gruber et al. 1998). Als additive Maßnahme können sie die Wirkung einer Behandlung mit Ovulationshemmern wirksam unterstützen.
Androgene & Cellulite
Die Wirkung von Androgenen auf die weibliche Haut wird zumeist mit unerwünschten Effekten wie Seborrhö, Akne oder Hypertrichose in Verbindung gebracht. Allerdings zeigen Androgene im dermalen Bereich durchaus auch erwünschte Wirkungen. So führen sie zu einer vermehrten Vernetzung des dermalen Bindegewebes
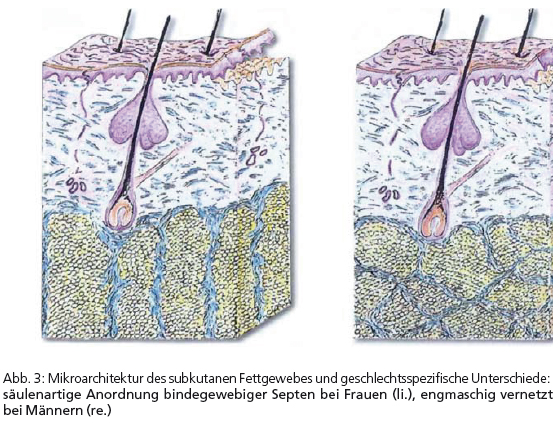
und einer Beeinflussung der Mikroarchitektur des subkutanen Fettgewebes. Diesen Effekt kann man sich in der ästhetischen Endokrinologie in der Behandlung der Cellulite zunutze machen (Kleine-Gunk 2008). Medizinisch ist dies zwar ohne Bedeutung, kosmetisch wird Cellulite jedoch von vielen Patientinnen als Makel empfunden. Das unebene Hautbild der Cellulite (Dermopanniculosis deformans) ist eine typische geschlechtsspezifische Veränderung bei Frauen (und eunuchoiden Männern) des subkutanen Fettgewebes, dessen Struktur dem Einfluss der Estrogene unterliegt. Biologisch wichtig und sinnvoll ist die Konsequenz des weniger engmaschigen Bindegewebes bei Frauen, das damit dehnbarer wird und sich in der Schwangerschaft dieser besonderen Situation anpassen kann: Bei Frauen sind deswegen die bindegewebigen Septen der Subkutis säulenartig angeordnet, bei Männern weisen sie reichlich Quervernetzungen auf (Abb. 3). Füllen sich die Kammern der Septen mit Fettzellen und kommt erschwerend noch ein Lipödem hinzu, resultiert daraus das bekannte Phänomen einer Orangenhaut, hauptsächlich im Bereich der gluteofemoralen Region. Bei Männern sind die Fettgewebepolster in der Subkutis als wichtige Energiespeicher demgegenüber zumeist vor allem in der Bauchregion lokalisiert.
Androstanolon
Eine wirksame kausale Cellulite-Behandlung besteht in der lokalen Anwendung von Androgenen, die zu einer Modifikation des subkutanen Fettgewebes im Sinne vermehrter Quervernetzung führt. Wiederum ist die Auswahl des richtigen Androgens entscheidend: Ähnlich 17 β-Estradiol wird auch Testosteron perkutan resorbiert und entfaltet systemische Wirkungen. Da die meisten Frauen mit Cellulite keine Anzeichen eines allgemeinen Androgenmangels aufweisen, ist dieser Effekt eher unerwünscht. Ein weiterer Aspekt ist, dass die Androgene vor allem im Bereich der Subkutis wirken sollen. Subkutanes Fettgewebe enthält jedoch große Mengen an Fettgewebsaromatase. Dieses Enzym metabolisiert durch Aromatisierung Androgene in Estrogene. Eine topische Testosteron-Applikation führt so letztlich nur zur Erhöhung der Estrogenspiegel im behandelten Bereich – also zu dem genauen Gegenteil der intendierten Wirkung. Daraus folgt, dass die zur Therapie des männlichen Androgenmangels erhältlichen Testosterongele in der Cellulitetherapie nicht geeignet sind. Androgen der Wahl ist das nicht aromatisierbare Androstanolon, dessen systemische Wirkung minimal ist (Gruber et al. 1998).
Lebensstil mit Maß(en)
Begleitende Maßnahmen, wie eine allgemeine Fettgewebsreduktion und die gezielte Behandlung bei Lipödem, können den Erfolg einer hormonkosmetischen Therapie der Cellulite wirksam unterstützen. Immerhin zählt Übergewicht zu deren Hauptverursachern. Neben der Menge der Nahrung steht in der weiterführenden
Beratung, beispielsweise in Kooperation mit einem Diplom-Oecotrophologen, deswegen auch die Qualität der Nahrung im Mittelpunkt. Säurebildner aus Fast Food und Co. verschärfen die Celluliteproblematik. Ebenso Genussmittel wie Alkohol und Nikotin.
Hormonkosmetik
Wie bereits ausgeführt dürfen Hormone in freiverkäuflichen Kosmetika nicht verwendet werden. Es ist allerdings möglich, medizinische Hormonkosmetika zusätzlich mit Pflegestoffen anzureichern. Durch die Einarbeitung von topischen Antioxidantien und Moisturizern ist eine Beeinflussung auch der extrinsischen Hautalterung möglich. Topisch wirksame Antioxidantien sind z.B. die Vitamine C und E sowie Vitamin A-Derivate (Retinol). Insbesondere die Wirkung der Vitamin A-Säure (Tretinoin, Retinsäure) ist wissenschaftlich gut belegt: Retinsäure gehört zu den wenigen Substanzen, die einen Einfluss auf die Kollagenneosynthese haben (Kerscher 2004). Für einen erfolgreichen Einsatz von Hormonkosmetika ist nicht zuletzt die Galenik maßgeblich. Natürliche Steroidhormone lösen sich am besten in Alkohol, Äther und Azeton oder in fetten Ölen. Beides ist unter hautpflegerischen Gesichtspunkten wenig ideal. Alkohol und Azeton trocknen die Haut aus, fettende Salben führen zu unangenehmem Glänzen. Eine Möglichkeit, dies zu vermeiden, bietet die Vorlösung der Hormone in dem für sie am besten geeigneten Öl. Für Estriol ist das Nachtkerzenöl gut anwendbar, Progesteron löst sich in Jojobaöl. Die optimale Grundlage für Androstanolon sind Centella asiatica-Extrakte (indischer Wassernabel) unter Zugabe von Protylenglykol.
Eine Vorlösung vollzieht sich bei Wärmezufuhr (Raumtemperatur). Ein Auskristallieren beim Abkühlen wird so verhindert, und die chemische Stabilität der Hormonstrukturen bleibt erhalten. Die vorgelösten natürlichen Steroidhormone werden dann sukzessive in die für die Hormonkosmetik hergestellten Grundlagen eingearbeitet.
Fazit für die Praxis
Der Bereich des ästhetischen Anti-Agings wird künftig weiter an Bedeutung gewinnen – auch für uns Gynäkologen und Endokrinologen. Hormonkosmetik ist ein Zukunftsmarkt, der die Chance bietet, zu einem festen Bestandteil in der Praxis zu werden. Da ein gesundes, jugendliches Aussehen vor allem über den Hautzustand kommuniziert wird, steigt die Nachfrage bei unseren Patientinnen nach effektiven Maßnahmen zur sichtbaren Hautverbesserung. Im Gegensatz zur kosmetischen Industrie haben wir Ärzte die Möglichkeit, mit wesentlich wirksameren Inhaltsstoffen zu arbeiten, und somit an der Haut - vor allem in der Periund Postmenopause – Effekte zu erzielen, die mit klassischen Kosmetika niemals erreichbar sind. Da die Galenik guter Hormonkosmetika jedoch überaus anspruchsvoll ist, empfiehlt sich für alle auf dem Gebiet der ästhetischen Endokrinologie tätigen Ärzte unbedingt die Zusammenarbeit mit einer entsprechend qualifizierten und spezialisierten Apotheke. Das einfache Einrühren der entsprechenden Hormone in eine wie auch immer geartete Basiscreme führt nicht zu Produkten, die Frauen auf Dauer als Pflegemittel akzeptieren.